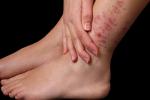
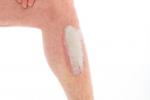
Diagnóstico de la dermatitis atópica

Actualizado: 24 de noviembre de 2022
A nivel de la consulta médica, diagnosticar una dermatitis atópica a veces no es fácil, porque las diferencias que pueden establecerse en la teoría, no siempre se pueden aplicar a la práctica. Pero, generalmente, el diagnóstico de la dermatitis atópica supone que un paciente debe presentar los síntomas descritos anteriormente, con las implicaciones familiares ya expuestas; también es fundamental que el médico descarte otras posibles patologías (a continuación veremos qué otro tipo de lesión puede ser).
Sin embargo, un correcto diagnóstico de dermatitis atópica en bebés y niños pequeños es mucho más importante, sobre todo a la hora de instaurar el tratamiento. Para ello, el paciente debe presentar, al menos, tres o más de las siguientes características:
Si no es dermatitis… ¿qué otro tipo de lesión puede ser?
El diagnóstico de una dermatitis atópica (DA) debe hacerlo el médico especialista de la piel (dermatólogo) o, en su caso, el médico de familia. Principalmente, porque la DA puede ser fácilmente confundida con otros tipos de dermatitis y con otras patologías de la piel. Es por ello que el diagnóstico en dermatología es tan complejo.
Algunas de estas afecciones son:
Dermatitis seborreica
Es otro tipo de eccema, pero comparte más características clínicas con la psoriasis que con la dermatitis atópica. Aparecen lesiones crónicas e inflamadas, cubiertas de escamas de aspecto graso. En el adulto suelen presentarse en la cara (muy frecuentemente alrededor de la nariz); cuero cabelludo, pecho y espalda. En el bebé, en el cuero cabelludo –costra láctea–, la cara y la región del pañal (en muchos bebés acabará evolucionando hacia eccema atópico).
Las erupciones, a pesar de ese aspecto graso, no suponen un aumento de la producción de sebo (grasa). Se cree que tiene un gran componente genético, incrementado por el crecimiento de una levadura llamada P. ovale.
Infecciones por hongos
Suelen presentarse en manos, pies o ingles, aunque un hongo puede aparecer también en el tronco y en otras zonas. Conviene consultar con un profesional sanitario, porque algunos de los tratamientos para el eccema están totalmente contraindicados en caso de las infecciones por hongos (ya que pueden favorecer el crecimiento del microorganismo).
Psoriasis
El aspecto de las lesiones también son placas o parches. Solo que en este caso las escamas que las recubren son de un color plateado, y suelen aparecer en lugares de extensión: zonas externas de codos, rodillas…
Suelen tener una forma muy definida, con los bordes muy bien delimitados, y el picor es mucho menor que en el caso de la dermatitis atópica.
Rosácea
La rosácea es una condición que suele afectar a pacientes de mediana edad. Puede coexistir con el acné. El principal síntoma es el enrojecimiento de las mucosas (muy frecuente en la cara), debido a la dilatación de los capilares más pequeños y externos de la piel (telangiectasia). A este síntoma le siguen otros, como pápulas y pústulas inflamadas que afectan a la nariz, mejillas, barbilla y la zona T (zona central de la frente y comienzo de la nariz).
Sarna
Pueden parecer eccemas debido al intenso picor que genera, lo que obliga al paciente al rascado. Es más frecuente en niños, aunque no es exclusivo. Hay que considerarla cuando el picor es principalmente nocturno, tanto que dificulta el sueño; y cuando las lesiones aparecen en zonas como el interior de las muñecas, la palma de la mano, o entre los dedos. Estas lesiones corresponden a los túneles que excava el parásito de la sarna y, por ello, suelen ser alargadas.
Generalmente, el diagnóstico se orienta hacia la sarna si, aparte de lo mencionado, el paciente no ha sufrido nunca de piel seca o de eccemas, si no hay antecedentes familiares, y si la edad no es muy avanzada.
Dermatitis por contacto y alérgica
Es el tipo de eccema más habitual en adultos. Es un tipo de lesión que aparece debido a que la piel entra en contacto con algún agente irritante, especialmente si el paciente tiene un historial de piel seca, o si en la juventud desarrolló dermatitis atópica. No debería ser confundida con la dermatitis alérgica, que se desarrolla al entrar en contacto la piel con productos a los que el paciente es alérgico (aunque en la práctica es muy difícil de diferenciar, y no supone dificultades o diferencias en el tratamiento): látex, ingredientes en cosméticos, plantas...
Algunos irritantes frecuentes capaces de producir la dermatitis por contacto son: agua y otros fluidos; ácidos o bases, como la lejía; disolventes o detergentes, como la sosa, los jabones o los champús; productos químicos, como limpiadores industriales, tintes, colorantes…
Pueden aparecer en el ambiente del hogar, debido al uso de muchos de estos productos; pero también están asociados a diferentes profesiones, que obligan al paciente a estar en contacto frecuente con muchos productos químicos. No es suficiente con un contacto leve o momentáneo; se trata de productos con los que se entra en contacto muy a menudo y durante tiempos prolongados.
Creado: 21 de julio de 2010